Tratamentul leishmaniozelor viscerale umane, de asemenea cunoscut sub numele de kalazar, se efectuează în principal cu compuși pentavalenți de antimoniu, timp de 20 până la 30 de zile, pentru a elimina microorganismele care cauzează boala.
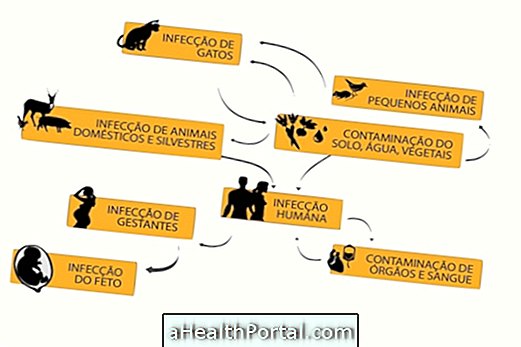
Viscoase leishmaniasis este o infecție provocată în Brazilia de protozoare Leishmania chagasi, transmisă de țânțarii speciilor L. longipalpis și L. cruzi, o boală care se înrăutățește încet și poate deveni severă, prin urmare, în prezența semnelor și simptomelor care indică această boală, este important să solicitați asistență medicală pentru diagnosticarea și tratamentul corect. Aflați mai multe despre cum să identificați leishmania viscerală.
În plus față de medicamentele pentru eliminarea protozoarelor, tratamentul ar trebui să implice controlul complicațiilor comune ale acestei boli, precum anemia, diareea, malnutriția, sângerările și infecțiile datorate imunității, deoarece acestea sunt situații debilitante și care pun viața în pericol.
Cele mai utilizate remedii
Componentele antimoniu pentavalente, cum ar fi meglumina antimonat și stibogluconatul de sodiu, sunt principalele medicamente utilizate pentru tratarea șoldurilor, care sunt opțiunea principală de tratament, aplicată în doze intramusculare sau venoase, timp de 20 până la 30 de zile. Aflați mai multe despre modul în care este utilizat și despre prețul medicamentului cel mai utilizat în tratamentul leishmaniasisului.
În câteva cazuri, aceste medicamente pot provoca reacții adverse cum ar fi aritmii, dureri corporale și apetit scăzut și sunt contraindicate la persoanele cu insuficiență renală sau hepatică la femeile gravide în primele două trimestre ale sarcinii și în cazurile cu semne modificări ale electrocardiogramei, cunoscute ca creștere a intervalului QT.
Alte opțiuni alternative în cazuri de lipsă sau contraindicații la aceste remedii sunt amfotericina B lipozomală, dispersia coloidală a amfotericinei B, pentamidinele și imunomodulatoarele cum ar fi interferonul gamma și GM-CSF.
Îngrijire în timpul tratamentului
Înainte de începerea tratamentului, trebuie luate măsuri de precauție, inclusiv evaluarea și stabilizarea condițiilor clinice cauzate de boală, cum ar fi pansamente sau transfuzii pentru controlul sângerării, înlocuirea fierului și a vitaminelor sau, dacă este necesar, transfuzia de sânge, pentru a ajuta la recuperarea anemiei, dieta cu proteine și calorii pentru a îmbunătăți malnutriția și utilizarea antibioticelor pentru a trata infecțiile.
Tratamentul se poate face acasă, cu condiția ca persoana să poată beneficia de îngrijirea necesară în această locație și poate să meargă la spital pentru a primi medicamente și reevaluări medicale. În plus, admiterea spitalului ar trebui să fie recomandată ori de câte ori există:
- Anemie severă, cu hemoglobină mai mică de 5g%;
- Diaree severă sau prelungită;
- Malnutriție severă;
- Prezența sângerării;
- Tumefacție generalizată;
- Prezența altor boli asociate, cum ar fi hipertensiunea arterială, bolile de inimă, nefropatia sau afecțiunile hepatice;
- Copii mai tineri de 6 luni sau vârstnici cu vârsta peste 65 de ani;
- Îmbunătățirea întârzierii sau apariția bolii după terminarea tratamentului.
În plus, după terminarea tratamentului, persoana trebuie urmărită la cabinetul medicului după 3, 6 și 12 luni și, dacă rămâne stabilă la ultima evaluare, pacientul este considerat vindecat.

Semne de îmbunătățire
Semnele de ameliorare pot apărea deja după prima săptămână după începerea tratamentului și se caracterizează prin scăderea febrei, umflarea burții reduse, creșterea în greutate și recuperarea dispoziției.
Semne de agravare
Aceste semne sunt cele mai frecvente atunci când tratamentul nu începe rapid și include creșterea sau reapariția febrei, pierderea în greutate, slăbiciune constantă, infecții virale și bacteriene de către organism și sângerare.