Malaria este o boală infecțioasă transmisă prin mușcătura țânțarului Anopheles de sex feminin, care transmite un protozoare din familia Plasmodium . În acest fel, cea mai bună formă de prevenire constă în măsuri de evitare a mușcării, prin utilizarea de repellență și de protecție în ferestre, de exemplu.
Odată ce se află în organismul persoanei afectate, acești paraziți merg în ficat, unde se înmulțesc și apoi ajung în sânge, unde invadează și rup celulele roșii din sânge, provocând simptome precum febră, transpirație, frisoane, greață, vărsături, dureri de cap și slăbiciune.
Malaria are un tratament, dar este important ca tratamentul să înceapă rapid, deoarece, în multe cazuri, boala poate deveni severă, cu anemie, scăderea trombocitelor, insuficiență renală sau chiar insuficiență cerebrală, în care șansele de complicații și moartea sunt mult mai mari.

Simptome principale
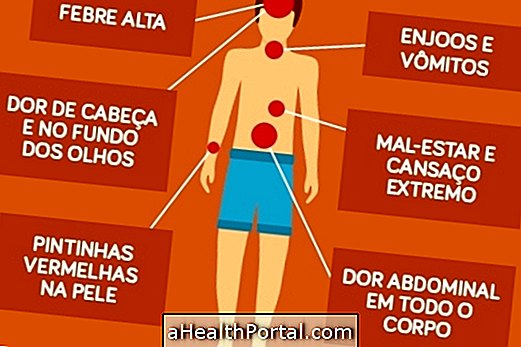
Primele simptome ale malariei apar de obicei între 8 și 14 zile după transmitere, ceea ce poate dura până la 30 de zile sau mai mult. Cele mai frecvente simptome includ:
- Febră, care poate apărea și dispare în cicluri;
- Transpirație și frisoane;
- Cefalee severă;
- Greață și vărsături;
- Durerea musculară în întregul corp;
- Slăbiciune și oboseală constantă;
- Piele și ochi galbui.
Majoritatea acestor simptome pot fi dificil de identificat ca semn al malariei, deci dacă apar, este important să mergeți la medic pentru a diagnostica boala și pentru a iniția un tratament adecvat, mai ales dacă vă aflați într-un loc în care malaria este frecventă, cum ar fi Regiunea Amazonului și Africa, de exemplu.
În plus, aceste simptome pot apărea în cicluri, adică se manifestă la fiecare 48 ore sau 72 de ore, în funcție de speciile de Plasmodium care infectează organismul. Acest lucru se întâmplă din cauza ciclului lor de viață, pe măsură ce acestea se dezvoltă, se reproduc și cad în sânge.
Cea mai gravă formă de malarie apare atunci când infecția înghite creierul, provocând dureri de cap, rigiditate la nivelul gâtului, convulsii, somnolență și comă. Alte complicații includ anemia, reducerea trombocitelor, insuficiența renală și insuficiența respiratorie. Aflați mai multe despre simptomele malariei și a malariei cerebrale.
Cum se întâmplă transmisia
Transmiterea malariei are loc prin mușcătura țânțarului Anopheles infectat cu femele, care a dobândit parazitul prin stingerea unei persoane infectate cu boala. Este important să ne amintim că malaria nu este contagioasă, adică nu este transmisă de la o persoană la alta, cu excepția cazurilor rare de schimb de seringi, de transfuzii prost controlate sau de naștere.
În general, țânțarul îi mușcă pe oameni în timpul întunericului sau amurgului. Cele mai expuse riscului de contaminare sunt America de Sud, America Centrală, Africa și o parte din Asia, în special în locuri cu apă curată, cu un curent redus, umiditate și temperatură între 20º și 30ºC. În Brazilia, statele cele mai afectate de malarie sunt Amazonas, Roraima, Acre, Tocantins, Pará, Amapá, Mato Grosso, Maranhão și Rondônia.
Ciclul infecției cu malarie

Ciclul parazitului Plasmodium în organismul uman se întâmplă după cum urmează:
- Muscatura femelei țânțarilor Anopheles transmite, prin saliva sa, Plasmondiul la sângele persoanei, în faza sa sporozită;
- Sporozoții călătoresc ficatul ateu, unde se maturizează și se înmulțesc, timp de aproximativ 15 zile, dând naștere formei de merozoiți;
- Merozoii sparge celulele hepatice și ajung în sânge, invadând celulele roșii din sânge;
- În interiorul celulelor sanguine infectate, numite Schizonts, paraziți se înmulțesc și sparge această celulă și încep să invadeze alții, într-un ciclu care durează între 48 și 72 de ore.
În fiecare schemă, ciclul variază în funcție de specia Plasmodium, fiind de 48 de ore pentru speciile P. falciparum, P. vivax și P. ovale și 72 de ore pentru P. malariae . În timpul perioadei în care schizdele sunt rupte, simptomele pot fi accentuate, în special febra și frisoanele.
Cum să confirmați diagnosticul
După apariția primelor simptome, este recomandat să mergeți la spital sau la camera de gardă, mai ales dacă simptomele apar la fiecare 48 până la 72 de ore. În acest fel, medicul poate identifica prezența parazitului în organism prin analize de sânge, cum ar fi tensioactivi sau teste imunologice și poate începe tratamentul adecvat, prevenind înrăutățirea infecției și amenințarea vieții.
Cum se face tratamentul?
Tratamentul malariei se efectuează cu medicamente antimalarice, cum ar fi Clorochina, Primaquine, Artemeter și Lumefantrine sau Artesunato și Mefloquinta, care acționează prin distrugerea Plasmodium și prevenirea transmiterii acestuia.
Medicamentele alese, dozele și durata sunt indicate de către medic în funcție de vârstă, severitatea bolii și analiza stării de sănătate. Copiii, sugarii și femeile gravide au nevoie de un tratament special cu Quinine sau Clindamycin, întotdeauna în conformitate cu recomandările medicale și, în general, spitalizarea este indicată.
De asemenea, se recomandă:
- Alimentați în mod normal;
- Nu consumați băuturi alcoolice;
- Nu opriți tratamentul înainte de sfatul medicului, chiar dacă simptomele dispar înainte, de riscul de recădere și complicații ale bolii.
Tratamentul malariei trebuie început cât mai curând posibil, deoarece poate progresa într-un mod sever și, fără tratament adecvat, poate duce la deces. Aflați mai multe despre modul în care se face tratamentul pentru a vă recupera mai repede.
Cum să vă protejați
Prevenirea malariei se poate face prin:
- Purtați îmbrăcăminte de culoare deschisă și o țesătură subțire cu mâneci lungi și pantaloni lungi;
- Evitați zonele predispuse la contaminarea bolii, în special în timpul seară sau în zori, de exemplu;
- Utilizați repellent pe bază de DEET (NN-dietilmetatoluamidă), respectând instrucțiunile producătorului privind înlocuirea repellentă;
- Puneți ecrane de țânțari pe ferestre și uși;
- Evitați lacurile, iazurile și râurile în după-amiaza și seara târziu .
Cei care călătoresc într-un loc unde există cazuri de malarie pot primi un tratament preventiv, numit chemoprofilaxie, cu medicamente anti-malariene, cum ar fi doxiciclina, meflochina sau clorochina, de exemplu.
Cu toate acestea, aceste medicamente au efecte secundare puternice, astfel încât medicul indică de obicei acest tip de prevenire pentru persoanele care prezintă un risc mai mare de a dezvolta boli grave, cum ar fi accesul la locuri cu rate mari de transmitere sau când persoana are o boală care poate avea complicații majore cu infecția.
Aceste medicamente trebuie utilizate numai după sfatul medicului și sunt de obicei începute cu o zi înainte de călătorie și persistă câteva zile sau săptămâni după întoarcere.





/16-dvidas-sobre-a-vacina-do-coronavrus-(covid-19).jpg)